
수술을 앞둔 Percutaneous Coronary Intervention (PCI) 환자들은 항혈소판제 복용과 관련하여 많은 불편감을 겪는다. PCI 환자들의 약 20%가량은 스텐트 삽입 후 2년 이내에 비심장 수술을 필요로 하게 된다고 보고되는데, 이 경우 항혈소판제 중단에 있어 출혈 경향과 재협착 위험 사이의 균형을 잘 고려하여야 한다. 현재의 가이드라인에서는 비심장 수술을 앞둔 PCI 환자에 있어 1년이 경과한 경우 아스피린 단독으로 유지하며 수술 진행할 것을 권고하고 있으나, 이에 대한 근거는 대부분 후향적, 관찰 연구들에 불과하다. 뿐만 아니라 최근 약물방출스텐트(Drug-eluting Stent, DES)의 발전 및 최소 침습 수술법의 발전 등을 고려하면 비심장 수술을 앞둔 PCI 환자들에 있어 항혈소판제 사용은 새로운 접근이 고려되어야 할 것으로 보인다.
ASSURE DES 연구는 다기관, 연구자 주도, 무작위 배정 임상시험으로, 2017년부터 2024년까지 한국, 인도, 튀르키에를 포함한 30개의 센터에서 시행되었다. PCI를 시행한 지 1년이 지난 환자들 중 비심장 수술을 앞둔 총 926명의 환자들을 아스피린 단독 요법과 중단 요법으로 1:1 무작위 배정하여 수술 후 30일의 임상 추적을 시행하였다. 아스피린 단독 요법 군으로 배정된 P2Y12 inhibitor를 단독으로 유지하던 환자들의 경우에는 수술 5일 전 Aspirin으로 변경하여 수술을 진행하였다. 등록 대상자의 평균 나이는 68.5세이고 76.1%가 남성이었다. Revised cardiac risk index가 2이상인 경우는 31.1%이고 대부분 1인 경우로 44.1%를 차지하였으며, 88%의 수술들이 경도 혹은 중등도의 심혈관 및 출혈 위험도를 보였고, 2세대 DES 환자들이 87.5%를 차지하였다.
일차 평가변수는 수술 전 5일에서 수술 후 30일 이내 사망, 심근경색, 스텐트 재협착, 뇌경색으로 하여 총 7명의 환자에서 이벤트가 발생하였고, 아스피린 단독 군에서 3명 (0.6%), 중단 군에서 4명 (0.9%)으로 유의미한 차이를 보이지 못했다. (95% 신뢰구간, -1.3 to 0.9; P>0.99) 이 중 스텐트 재협착은 없었다. 또한, 주요 출혈 사건들을 비교했을 때에 아스피린 단독 군에서 30명 (6.5%), 중단 군에서 24명 (5.2%)으로 유의미한 차이를 보이지 않았으나 (P=0.39), 미세 출혈의 경우에는 아스피린 단독 군에서 69명 (14.9%), 중단 군에서 47명 (10.1%)로 유의미한 차이를 보였다. (P=0.027)
본 연구에서는 스텐트 삽입 1년이 지난 환자들에 있어 경도 및 중등도의 비심장 수술 전 아스피린 단독 요법과 중단 요법 간에 주요한 유해사건 발생은 유의미한 차이가 나지 않음을 알 수 있었다. 또한, 주요 출혈 사건은 두 군에서 유의미한 차이를 보이지 않았으나, 아스피린 단독 용법 군에서 미세 출혈 사건이 유의미하게 증가되는 것을 확인하였다. 하지만 예상보다 낮은 이벤트 발생률로 인해 연구가 underpower 된 점은 해석에 유의가 필요할 것으로 보이는데, 이는 2세대 DES의 발전과 함께 수술 기법의 발전에 기인한 것으로 보인다.
결론적으로 해당 연구는 PCI 환자들에 있어 stent thrombosis 등의 이유로 수술 전 아스피린 중단을 망설이는 의사들에 도움을 주는 귀중한 자료가 될 것으로 보인다.
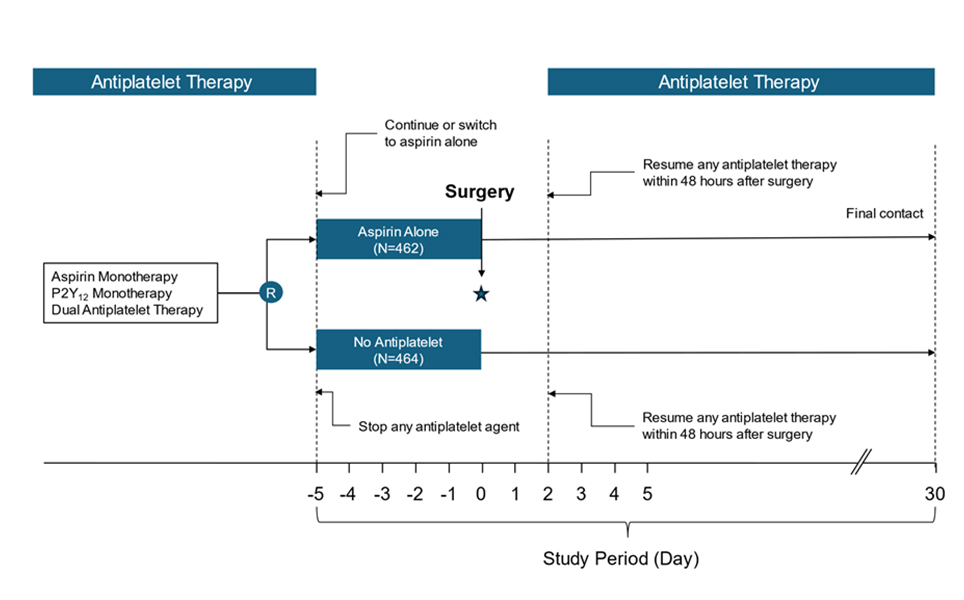
[그림 1] ASSURE DES 연구 설계

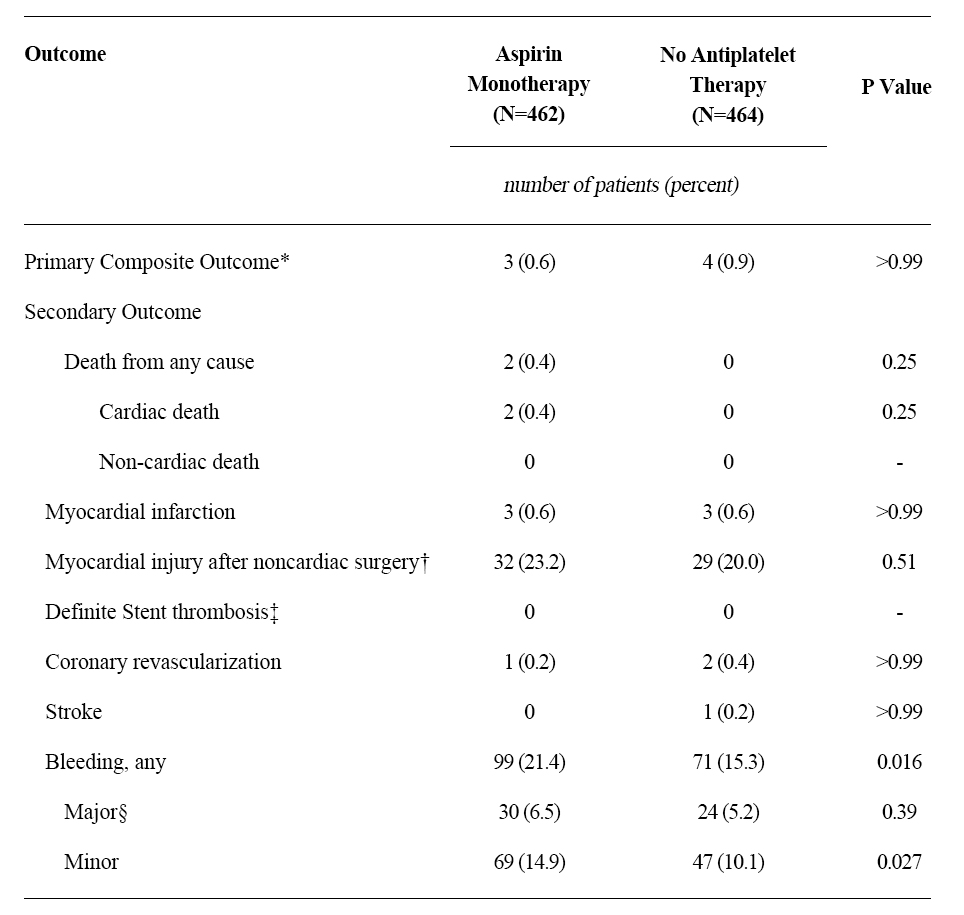
[표 1] 수술 5일 전에서 수술 후 30일 이내 일차 및 이차 평가 변수
