급성 심근 경색증 (AMI)을 경험한 환자들에서 반복되는 심혈관 사건 예방을 위한 최적의 약물 치료는 매우 중요하다. 가이드라인에서 제시하는 AMI 환자들의 최적의 약물 치료 (Optimal medical therapy, OMT)에는 항혈소판제제, 안지오텐신 전환효소 억제제/안지오텐신II 수용체 차단제 (ACEi / ARBs), 베타 차단제 (Beta blocker, BB) 및 스타틴이 포함된다.
그러나 실제 진료 현장에서 이차 예방을 위한 OMT 처방률이 충분히 높지 않고 OMT의 미사용은 불량한 임상 결과와 관련이 있다는 사실은 이미 잘 알려져 있다 (1). 약물방출 스텐트 (drug-eluting stent, DES) 를 사용하여 재관류 치료 (percutaneous coronary intervention, PCI) 를 받은 AMI 환자에서 OMT의 처방률이 높지 않은 이유 중 하나는, 현재의 치료지침의 근간이 되는 과거의 논문들이 Bare metal stent, 관상동맥 우회술 또는 약물 치료만을 받은 환자들이 다같이 포함되어 연구대상이 균일하지 않고 (heterogenous), 특히, BB와 ACEi 효과를 평가한 많은 연구는 PCI 시대 이전의 증거를 기반으로 하고 있어, 현재의 OMT에 대한 가이드라인이 실제 임상현실을 충분히 반영하지 못한다고 여겨지기 때문이다 (2-4). 더욱이, DES 만으로 PCI 를 시행한 AMI 환자를 대상으로 OMT 효과를 연구한 자료가 부족하기 때문에, 임상적 근거가 부족하다는 이유로 의사들이 OMT의 중요성에 대해 간과하고 있는 것도 한 이유라 하겠다. 따라서, 본 연구에서는 국내 건강보험 (NHI) 데이터베이스에서 수집한 국가 코호트 자료를 활용하여 DES를 사용하여 PCI를 받은 AMI 환자들을 대상으로 OMT 처방률이 어떤지 살펴보고 OMT가 장기 예후에 미치는 영향을 평가하고자 하였다. 1차 임상종료 사건은 사망, 이차 임상종료사건은 사망+관상동맥 재관류술로 정했다.
저자들은 HIRA 청구 데이터베이스를 사용하여 2013년 7월부터 2017년 6월 사이에 관상동맥 질환치료를 위해 PCI를 받은 18세 이상의 환자들 중 DES로 PCI를 받은 AMI 환자들을 분석하였다. 환자들은 OMT 그룹과 비-OMT 그룹으로 분류되었고 OMT 사용이 임상성적에 미치는 영향을 평가했다. OMT는 이중 항혈소판제제 (dual anti-platelet therapy, DAPT), ACEi / ARBs, BB 및 스타틴을 포함하는 것으로 정의하였고, 비-OMT는 위에서 언급한 약물 중 한가지 약물 이상이 누락된 경우로 정의하였다. 또한, 'modified OMT' 를 DAPT+스타틴 + ACEi / ARBs (modified OMT 1) 또는 BB (modified OMT 2) 로 정의하여 따로 분석하였는데, 실제 임상에서 환자들이 약물에 대한 부작용이나 금기 등의 이유로 BB 혹은 ACEi / ARBs 를 복용 할 수 없는 경우가 있으므로, 이러한 modified OMT의 임상적 의미를 평가하고자 하였다.
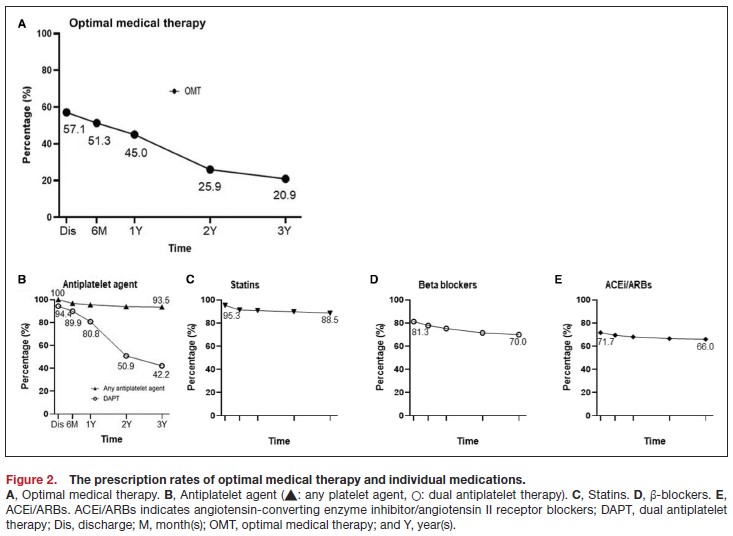
연구 기간 동안 총 200,540명의 PCI 환자 중 35,972명의 AMI 환자가 DES를 사용하여 PCI를 시행 받았다. 퇴원 시 OMT 처방률은 57% 였고, OMT 그룹 환자들은 연령이 어린 편이었으며 고혈압 이력이 있는 경향이 더 많았다. 반면에 비-OMT 그룹 환자들은 심부전, 판막 질환, 뇌혈관 질환 또는 만성 폐질환의 이력이 더 많았다. 퇴원 후 추적 관찰 기간 동안의 개별 약물 처방률은 그림 2에 제시되어 있으며 OMT는 퇴원 시 57.1% 에서 3년 후 20.9%로 감소하였고, DAPT는 94.4%에서, 42.2%로 감소하였다. (항혈소판제: 퇴원 시 100%, 3년 후 93.5%; ACEi / ARBs: 71.7%에서 66.0%로 감소; BB: 81.3%에서 70.0%로 감소; 스타틴: 95.3%에서 88.5%로 감소).
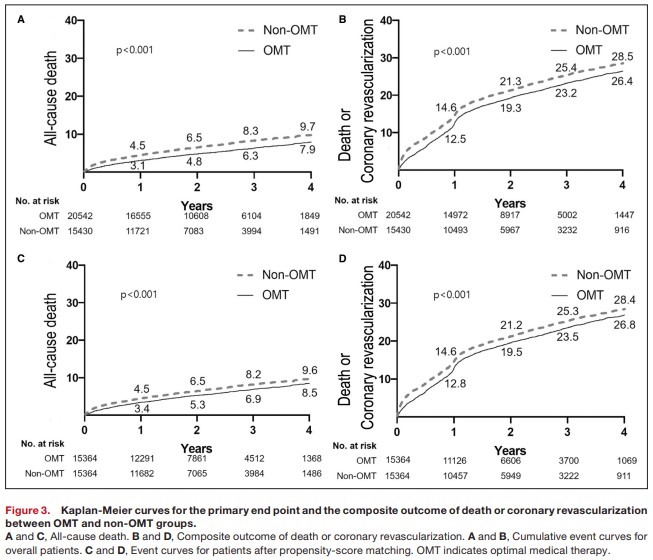
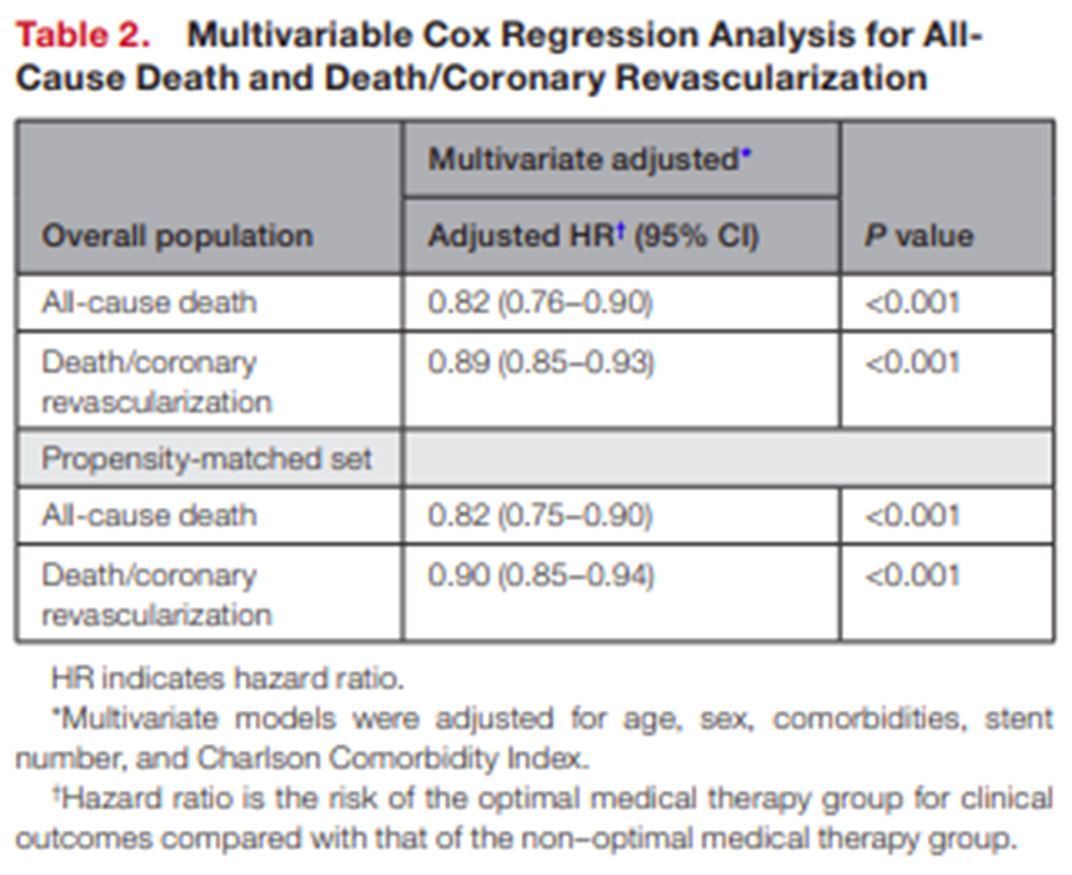
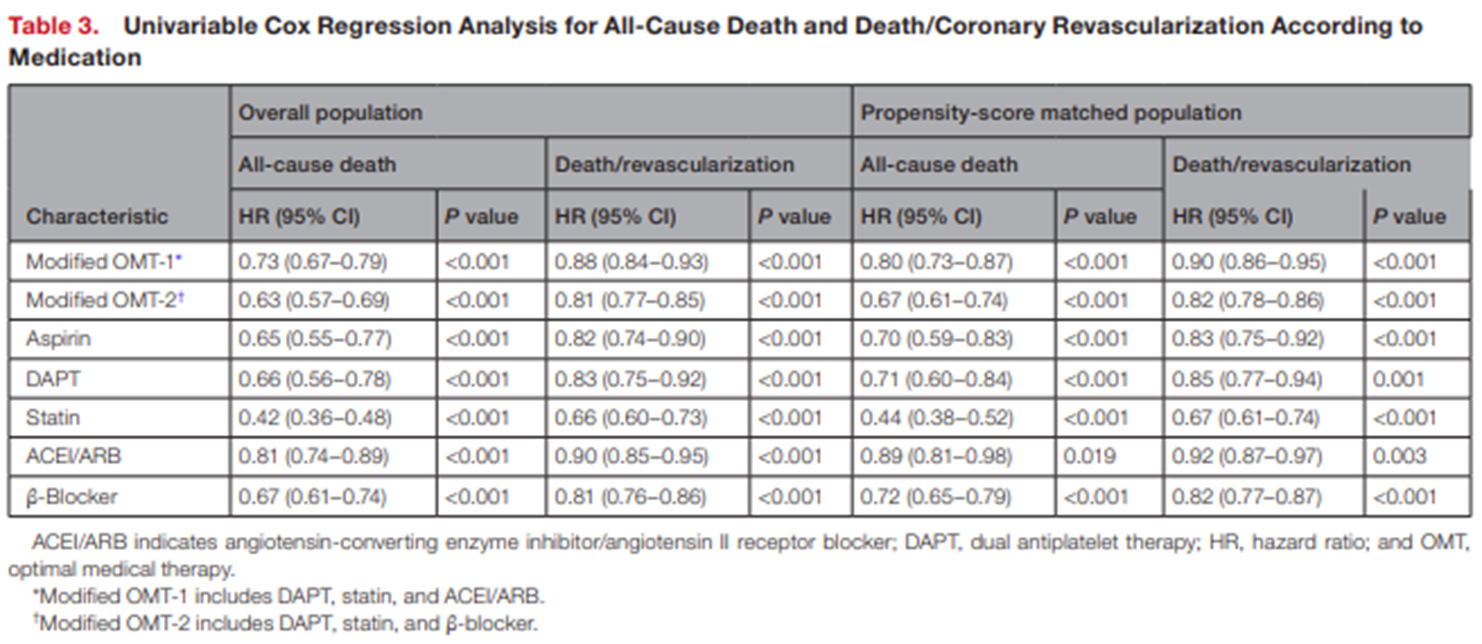
추적 기간의 중앙값은 2.0년 (사분위 범위, 1.1-3.2년) 이었다. 사망은 OMT 그룹에서 1,067건 (5.2%), 비-OMT 그룹에서 1,019건 (6.6%) 발생하였다 (p<0.001). 1차 및 2차 임상종료 사건에 대한 Kaplan-Meier 곡선은 그림 3에 제시되었다 (3A,B:전체군, 3C,D: propensity score 매칭군). 전체 연구대상군에서, 비-OMT 그룹과 비교하여 OMT 그룹의 1차 및 2차 임상 종료사건 발생률이 통계적으로 의미있게 낮은 것을 알 수 있었다. (4년 사망 발생률, 7.9% vs. 9.7%, log-rank p<0.001; adjusted HR 0.82, 95% CI 0.76–0.90, p<0.001 / 4년 사망+관상동맥 재관류술, 26.4% vs. 28.5%, log-rank p<0.001; adjusted HR 0.89, 95% CI 0.85-0.93, p<0.001) (그림 3A,B, 표 2). Propensity score 매칭군 (15,364 pairs) 에서의 결과도 전체 연구대상군과 동일한 결과를 보였으며, OMT 그룹이 비-OMT 그룹보다 더 나은 임상결과를 보였다 (사망: 4년 사망 발생률, 8.5% vs. 9.6%, log-rank p<0.001; adjusted HR 0.82, 95% CI 0.75-0.90, p<0.001 / 4년 사망+관상동맥 재관류술, 26.8% vs. 28.4%, log-rank p<0.001; adjusted HR 0.90, 95% CI 0.85-0.94, p<0.001) (그림 3C,D, 표 2). 다변량 Cox 회귀 분석에서 OMT 사용은 사망 및 사망+관상동맥 재관류술 복합 사건의 독립적인 예측 변수로 확인되었다 (표2). 표 3에서 볼 수 있듯이, OMT에 포함된 개별 약물들은 일관되게 부정적 임상 사건을 감소 시키는데 이점을 제공하였으며, modified OMT을 받은 환자들 또한 그렇지 않은 환자들보다 더 나은 임상 결과를 보였다.
본 연구는 국내 건강보험 시스템의 국가 코호트 데이터를 활용하여 DES를 이용하여 심혈관 재관류술을 받은 AMI 환자들의 OMT 처방률과 OMT의 장기적인 임상 성적에 미치는 영향을 조사한 최대 규모의 국가 코호트 연구로 특징을 요약하자면, 첫째, 연구 대상 인구는 2세대 DES를 사용하여 PCI를 받은 AMI 환자들로만 구성되었으므로, 약물 치료만을 받거나 관상동맥 우회술 그룹은 배제된, 현재의 중재시술 상황을 반영하는 균일한 (homogenous) 환자들만을 대상으로 하였고, 둘째, 엄격한 Propensity score 매칭 분석을 통해 관찰 연구의 고유한 편향을 최소화하려고 노력했으며, 셋째, OMT에 포함된 개별 약물 및 임상에서 자주 접하게 되는 modified OMT의 효과를 평가 하였다는 것이라 하겠다.
마지막으로 본 연구의 결과를 요약하면: (1) DES로 PCI를 시행받은 AMI 환자군에서 퇴원 시 단지 57%만이 OMT를 처방 받고 있었으며; (2) OMT 그룹은 비-OMT 그룹과 비교하여 사망 및 사망 또는 관상동맥 재관류술의 복합 사건에 관한 장기적인 임상성적이 유의미하게 좋았고 (3) OMT와 각각의 약물들, 그리고 modified OMT 모두 부정적인 임상 사건 발생에 대한 상대 위험을 감소 시키는 것으로 확인하였다. 따라서, 본 연구는 그간 자료가 부족했던 DES-era에서 재관류 치료를 시행받은 AMI 환자에서 OMT 역할에 대한 임상 근거를 제공한다는 데 큰 의미가 있다 하겠다.
-
[참고문헌]
(1) Bramlage P, Messer C, Bitterlich N, Pohlmann C, Cuneo A, Stammwitz E, Tebbenjohanns J, Gohlke H, Senges J, Tebbe U. The effect of optimal medical therapy on 1-year mortality after acute myocardial infarction. Heart. 2010;96:604–609.
(2) Ibanez B, James S, Agewall S, Antunes MJ, Bucciarelli-Ducci C, Bueno H, Caforio ALP, Crea F, Goudevenos JA, Halvorsen S, et al. 2017 ESC guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: the Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J. 2018;39:119–177.
(3) Levine GN, Bates ER, Bittl JA, Brindis RG, Fihn SD, Fleisher LA, Granger CB, Lange RA, Mack MJ, Mauri L, et al. 2016 ACC/AHA guideline focused update on duration of dual antiplatelet therapy in patients with coronary artery disease: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines: an update of the 2011 ACCF/AHA/SCAI guideline for percutaneous coronary intervention, 2011 ACCF/AHA guideline for coronary artery bypass graft surgery, 2012 ACC/AHA/ACP/AATS/PCNA/SCAI/STS guideline for the diagnosis and management of patients with stable ischemic heart disease, 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction, 2014 AHA/ACC guideline for the management of patients with non-st-elevation acute coronary syndromes, and 2014 ACC/AHA guideline on perioperative cardiovascular evaluation and management of patients undergoing noncardiac surgery. Circulation. 2016;134:e123–e155.
(4) Collet JP, Thiele H, Barbato E, Barthélémy O, Bauersachs J, Bhatt DL, Dendale P, Dorobantu M, Edvardsen T, Folliguet T, et al. 2020 ESC guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. Eur Heart J. 2021;42:1289–1367.








